- Introduction
- Qu’est-ce que l’ostéointégration
- À qui s’adresse cette opération
- Quels sont les risques de l’ostéointégration
- Comment fonctionne la clinique
- Les coûts
- Prothèse
- L’opération et la réadaptation
- Pour obtenir un rendez-vous et pour plus d’information sur la clinique
- Documentation et outils
- Pour en savoir plus
- English
Soins et services
-
Déficience physique - Réadaptation (langage, auditive, motrice et neurologique)
- Acouphènes et intolérance aux sons
- Accident cérébral vasculaire (AVC) et autres conditions neurologiques cérébrales (tumeurs cérébrales, encéphalopathies, etc)
- Aides à la marche : canne, béquilles et marchette
- Aides techniques (prothèse, fauteuil roulant, etc.)
- Ambulateurs
- Amputation et blessures orthopédiques graves
- Bégaiement
- Centre d'expertise pour les blessés médullaires de l'ouest du Québec (CEBMOQ)
- Chaussures orthétiques, orthèses plantaires et autres appareillages du pied
- Déficience auditive (surdité)
- Déficience auditive et visuelle (surdicécité)
- Équipements de communication et de contrôle de l'environnement (Clinique d'accès aux aides technologiques)
- Équipements spécialisés (amplificateurs, signaux visuels, etc.)
- Évaluation de la conduite automobile et d'adaptation de véhicule - 16 ans et plus
- Implant cochléaire (soutien technique, Clinique de programmation en IC)
- Maladies évolutives (Parkinson, sclérose en plaques, sclérose latérale amyotrophique (SLA))
- Maladies neuro-musculaires (dystrophies, ataxie héréditaire, etc.)
- Orthèses
- Parents Plus - Soutien aux parents en situation de handicap physique (enfants 0-2 ans)
- Programme d'aide financière : Chien d'assistance
- Programme d'aide financière : Fonctions d'élimination
- Prothèses
- Réadaptation au travail (déficience motrice) - Adultes
- Réadaptation et formation adulte pour les jeunes polyhandicapés (déficience motrice et intellectuelle) - 21 à 35 ans (SASEFA)
- Sourds signeurs (LSQ)
- Transition école et vie active (jeunes adultes ayant un trouble de langage, auditif et moteur) - 16 à 25 ans (TEVA-DP)
- Triporteurs et quadriporteurs
- Tricycles et vélos adaptés
- Traumatisme cranio-cérébral - TCC (léger, modéré et sévère)
- Trouble du langage et de la parole
- Vertiges et étourdissements
Clinique d'ostéointégration de Montréal
Introduction
La Clinique d’ostéointégration de Montréal est unique. Il s’agit d’une première au Canada. Cette clinique accueille les personnes amputées d’un membre inférieur qui sont référées par un physiatre ou un orthopédiste.
Qu’est-ce que l’ostéointégration
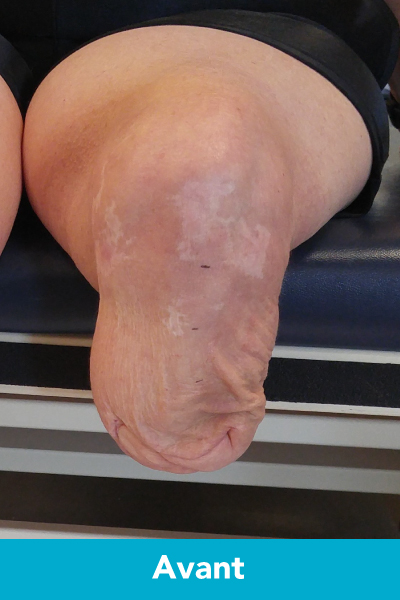
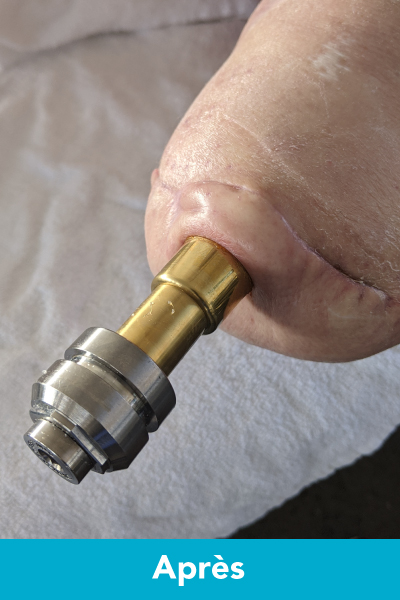
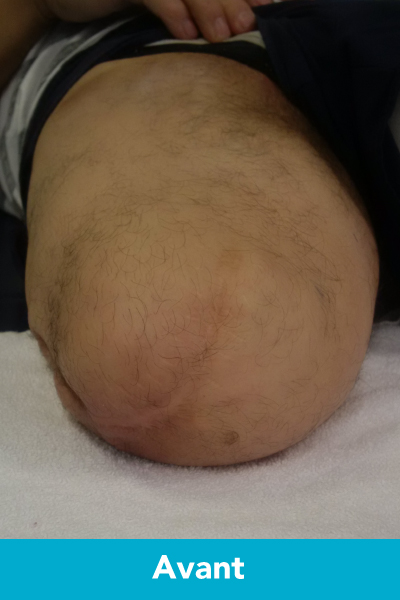
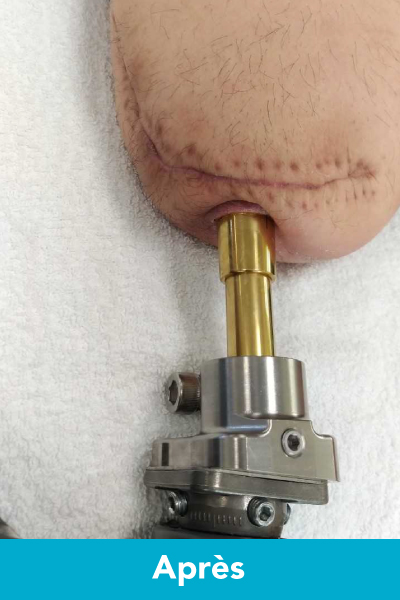
Cette opération se pratique depuis longtemps en Europe et ailleurs dans le monde. Composée du préfixe ostéo (os) et du suffixe intégration (intégrer), elle consiste à implanter une tige de métal directement dans l’os du moignon, tout en gardant une ouverture à travers la peau. Nous fixons ensuite une prothèse à cette tige de métal à l’aide d’un connecteur. Ceci permet d’éliminer l’emboiture de la prothèse et ses désagréments. Cette nouvelle opération permet d’offrir une plus grande stabilité que les prothèses ordinaires et une plus grande liberté de mouvement. La personne est donc plus fonctionnelle ce qui permet d’améliorer sa qualité de vie.
Amputation trans tibiale - Avant
Amputation trans tibiale - Après
Amputation trans fémorale - Avant
Amputation trans fémorale - Après
À qui s’adresse cette opération
L’ostéointégration convient aux personnes amputées d’un membre inférieur, de 18 à 70 ans.
Ces personnes doivent aussi avoir un ou plusieurs des problèmes suivants :
- Des problèmes fréquents de douleurs avec le port de leur prothèse
- De la difficulté à porter une prothèse conventionnelle tel qu’une suspension inefficace
- Des blessures fréquentes sur la peau
- Beaucoup de transpiration
- Des changements importants du volume du moignon
Pour avoir l’opération
- Les personnes doivent passer des tests médicaux (physiques et psychologiques)
- Elles doivent être prêtes à respecter toutes les consignes avant et après l’opération
L’ostéointégration ne convient PAS dans les cas suivants :
- Une amputation causée par le diabète
- Une amputation causée par un problème de circulation sanguine (maladie vasculaire)
- Un poids excessif
- Un diagnostic de Syndrome de douleur régionale complexe (SDRC)
Quels sont les risques de l’ostéointégration
L’infection aiguë est la complication la plus fréquente. La majorité des personnes ont une infection légère. Nous traitons cette infection avec des antibiotiques à prendre par la bouche pendant quelques jours.
Le risque le plus grave est l’infection profonde chronique (qui dure longtemps et revient souvent). Il faut alors prendre des antibiotiques par intraveineuse (injecté directement dans une veine). Parfois, une opération est nécessaire. Heureusement, l’infection profonde chronique est très rare.
Il y a d’autres complications rares, mais possibles : fracture de l’os, fracture de l’implant et raccourcissement du moignon.
Comment fonctionne la clinique
La clinique d’ostéointégration et d’abord et avant tout une clinique d’évaluation. 1 fois par mois, nous rencontrons les personnes intéressées pour déterminer si elles peuvent avoir l’ostéointégration. Des tests préalables et des évaluations sont effectués pendant la journée. Ces étapes permettent de déterminer si la personne amputée est une bonne candidate pour l’ostéointégration et si cette opération sera bénéfique pour elle. Une décision est rendue à la fin de la journée.
La clinique réunit plusieurs experts sous un même toit : prothésiste, psychologue, physiatre et physiothérapeute. Un orthopédiste du Centre universitaire de santé McGill (CUSM) fait également partie de l’équipe. La personne y reçoit une opinion professionnelle de qualité. Nos conseils s’appuient sur des recherches et des études québécoises.
Si la personne NE PEUT PAS avoir l’ostéointégration
Les experts de la clinique évaluent toutes les possibilités. Ils cherchent à comprendre les difficultés réelles de la personne et à améliorer sa qualité de vie. Si l’ostéointégration n’est pas possible, d’autres solutions sont proposées. Par exemple, l’entraînement physique, le soutien psychologique ou une modification de la prothèse existante.
Si la personne PEUT avoir l’ostéointégration
Les experts de la clinique lui expliquent les possibilités de l’opération, y compris les risques. Ils lui présentent aussi les étapes de la réadaptation.
Les coûts
Les coûts de l’opération, de l’implant et de la réadaptation sont payés par la Régie de l’assurance maladie du Québec (RAMQ). S’il s’agit d’un accident, ils peuvent être payés par la Commission des normes de santé et sécurité du travail (CNESST) ou par la Société de l’assurance automobile du Québec (SAAQ). La personne doit payer elle-même les frais de transport, d’hébergement et autres.
Prothèse
Un prothésiste rencontre la personne après son opération pour installer des composantes sur l’implant afin de le connecter à la prothèse de la personne. Si la personne change de prothèse ou si des changements sont prévus plus tard, après la réadaptation, ils seront faits par le prothésiste traitant.
L’opération et la réadaptation
Étape 1 - Opération
-
Lieu
CUSM
Fréquence et durée approximative
48 heures
Détails
Le transfert est coordonné entre les hôpitaux.
Étape 2 - Réadaptation intensive
-
Lieu
Institut de réadaptation Gingras-Lindsay-de-Montréal (IRGLM)
Fréquence et durée approximative
2 semaines
Détails
Afin de réaliser sa réadaptation intensive, la personne est hospitalisée à l’IRGLM.
Elle apprend à prendre soin de sa stomie et progressivement, à mettre du poids sur sa prothèse courte ou son implant
Étape 3 - Réadaptation en clinique externe
-
Lieu
Institut de réadaptation Gingras-Lindsay-de-Montréal (IRGLM)
Fréquence et durée approximative
2 heures par jour
1 à 3 fois par semaine, durant 6 semainesDétails
La personne poursuit sa réadaptation mais n’est plus hospitalisé. Elle doit se rendre à l’IRGLM pour rencontrer ses intervenants et continuer sa réadaptation.
La prothèse longue sera ajustée par le prothésiste de l’équipe lorsque le poids de 50 kg sur la prothèse courte sera atteint.Durant cette période et les semaines suivantes, la personne se déplace en fauteuil roulant ou avec des béquilles. Elle ne peut plus utiliser l’ancienne prothèse. Il faut donc prévoir un aménagement adéquat pour le retour à la maison.
Si la personne vient de l’extérieur de Montréal, un hébergement à proximité de L’IRGLM sera nécessaire. Des listes de références sont disponibles au besoin pour faciliter la recherche d’hébergement.
Étape 4 - Réadaptation à la maison
-
Lieu
Centre de réadaptation régional
Fréquence et durée approximative
Au besoin
Détails
Lorsque la personne peut marcher avec deux béquilles et la prothèse elle continue sa réadaptation dans sa région d’appartenance, dans un centre de réadaptation ou clinique partenaire.
Étape 5 - Post-chirurgie
-
Lieu
Institut de réadaptation Gingras-Lindsay-de-Montréal (IRGLM)
Fréquence et durée approximative
Après 6 mois, 1 an et 2 ans
Détails
La personne ayant reçue l’ostéointégration aura des rencontres de suivi avec l’équipe experte. Ces rencontres sont l’occasion d’adresser les problématiques rencontrées par la personne.
Pour obtenir un rendez-vous et pour plus d’information sur la clinique
Pour obtenir un rendez-vous à la Clinique d'ostéointégration de Montréal, la personne doit être référée par un physiatre ou un orthopédiste.
Pour toute question
Téléphone : 514 340-2085 poste 142776
Courriel : oi.montreal.ccsmtl@ssss.gouv.qc.ca
Documentation et outils
Guide des soins quotidiens pour la stomie après une chirurgie d'ostéointégration
Pour en savoir plus
Évaluation de page
Cette page répond-elle à vos besoins?
Désolé, comment pouvons-nous nous améliorer?
Dernière mise à jour: 2025-05-07

